O que é Carcinoma Espinocelular?
O carcinoma espinocelular (CEC) é o segundo tipo de câncer mais comum da pele e representa 20% de todas as neoplasias malignas cutâneas, ficando atrás apenas do carcinoma basocelular. Tem origem na camada mais superficial da pele e, em geral, atinge áreas do corpo expostas ao sol, como rosto, orelhas, pescoço, lábios e dorso das mãos. Também pode se desenvolver em cicatrizes antigas ou feridas crônicas da pele em qualquer parte do corpo, inclusive nos órgãos genitais.
Sua incidência vem aumentando gradativamente nos últimos anos. Nos Estados Unidos, o risco de uma pessoa desenvolver o CEC ao longo da vida é estimado em 9% a 14% para homens e 4% a 9% para mulheres, e está relacionada principalmente ao aumento da exposição solar e no envelhecimento populacional.
Sua mortalidade não é bem estimada pelos registros de saúde, estando acima de 3.000 pessoas anualmente nos EUA. A mortalidade está associada principalmente ao desenvolvimento de metástase, que ocorre em 2% a 5% dos casos, principalmente para linfonodos regionais e, mais raramente, para os pulmões e ossos.
Os múltiplos fatores de risco incluem a exposição solar acumulada ao longo da vida, idade avançada, pele clara, imunossupressão, principalmente aquela associada a transplante de órgãos, exposição ao arsênico, infecção pelo HPV e síndromes de instabilidade genética como o xeroderma pigmentoso.
O carcinoma espinocelular pode surgir diretamente na pele danificada pelo sol, ou surgir de lesões precursoras, como a queratose actínica, queilíte actínica, leucoplasia, radiodermite, queratose arsenical, e também sobre a superfície de cicatrizes de queimadura (úlcera de Marjolin). A doença de Bowen, eritroplasia de Queyrat e a papulose Bowenóide são formas in situ do carcinoma espinocelular, cada uma com suas peculiaridades distintas, que se não forem tratadas, podem evoluir para formas invasivas de carcinoma espinocelular com potencial metastático.
Causas do Carcinoma Espinocelular
A exposição solar é o fator de risco mais importante na patogênese do carcinoma espinocelular. A radiação ultravioleta A (UVA) e B (UVB) causam mutações no DNA das células epidérmicas, e exercem efeitos imunossupressores na pele, resultando em dano e desenvolvimento anormal dos queratinócitos (células da pele), culminando com a formação do carcinoma espinocelular.
A imunossupressão pode ter importante papel no surgimento do carcinoma espinocelular, principalmente em pacientes transplantados, cuja patogênese para seu surgimento é multifatorial, e envolve, efeitos carcinogênicos diretos de medicamentos imunossupressores, infecção pelo vírus do papiloma humano (HPV) e à exposição solar desses indivíduos. Os pacientes que receberam transplante são os primeiros a desenvolverem precocemente múltiplas lesões de carcinoma espinocelular e estão mais sujeitos a recorrência local e metástase desse tumor.
Outro fator que eleva o risco para o surgimento do carcinoma espinocelular cutâneo, é a inflamação crônica da pele. Ela está presente em doenças como as epidermólises bolhosas, e também em feridas cutâneas crônicas, como fístulas, úlceras e cicatrizes de queimadura.
Fatores de risco para o desenvolvimento do Carcinoma Espinocelular
- Pele clara. Qualquer pessoa, independentemente da cor da pele, pode ter carcinoma espinocelular. No entanto, ter menos pigmento (melanina) na pele, oferece menos proteção contra os raios solares. Se você tem cabelos loiros ou ruivos e olhos claros, e fica com sardas ou queimaduras de sol com facilidade, é muito mais provável que desenvolva carcinoma espinocelular do que uma pessoa com pele mais escura.
- Queimaduras solares. Ter sofrido uma ou mais queimaduras solares com bolhas quando criança ou adolescente, aumenta o risco de desenvolver carcinoma espinocelular na idade adulta. As queimaduras solares na idade adulta também são um fator de risco.
- Exposição excessiva ao sol. Qualquer pessoa que passa um tempo considerável ao sol pode desenvolver carcinoma espinocelular, especialmente se a pele não estiver protegida por protetor solar ou roupas. O bronzeamento artificial, incluindo a exposição a lâmpadas e camas de bronzeamento, também o coloca em risco.
- Climas ensolarados. As pessoas que vivem em climas quentes e ensolarados (Norte e Nordeste brasileiro) estão expostas a mais luz do sol do que as pessoas que vivem em climas mais frios.
- História familiar de câncer de pele. Se um de seus pais ou irmão tiveram câncer de pele, você pode ter um risco maior de desenvolver a doença.
- Uma história pessoal de câncer de pele. Se você desenvolveu câncer de pele uma vez, corre o risco maior de desenvolver o carcinoma espinocelular.
- Um sistema imunológico enfraquecido. Pessoas com sistema imunológico enfraquecido têm maior risco de desenvolver carcinoma espinocelular. Isso inclui pessoas que tomam medicamentos imunossupressores após um transplante de órgão (transplantados renais e uso de ciclosporina).
Sintomas do Carcinoma Espinocelular
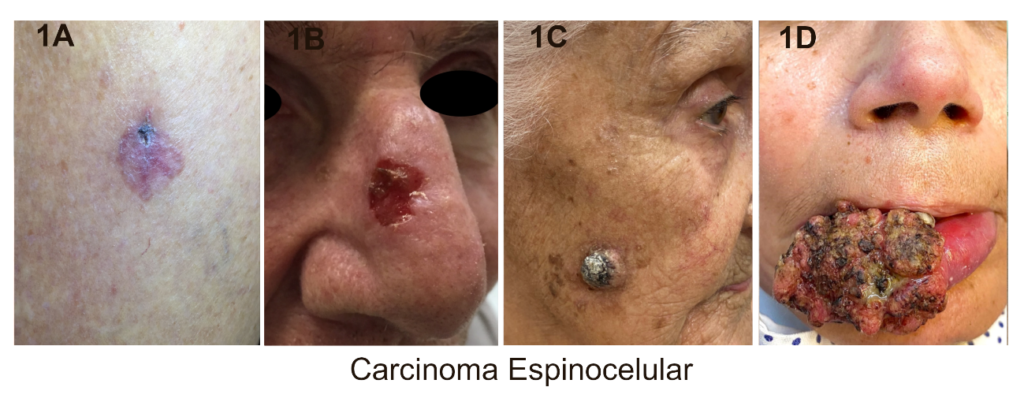
O carcinoma espinocelular surge principalmente em áreas expostas ao sol, incluindo a face, lábios, orelhas, couro cabeludo de pessoas calvas e áreas expostas dos membros. Ele pode manifestar-se de inúmeras formas, desde uma mancha vermelha, que é a forma mais comum do carcinoma espinocelular “in situ” (Figura 1A), ou como, placa, nódulo até tumores extensos. Sua superfície pode ser verrucosa, ulcerada ou mesmo vegetante (Figura 1B-1D).
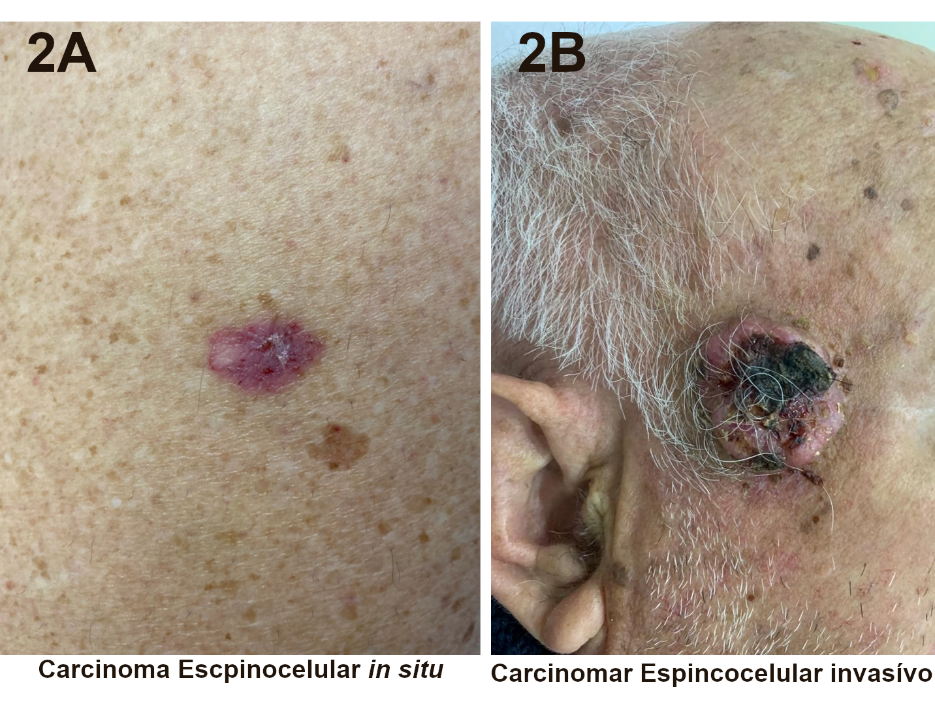
A história natural do carcinoma espinocelular pode variar. Seu crescimento pode ser lento, como ocorre principalmente no carcinoma espinocelular in situ (Figura 2A), ou rápido, evoluindo para lesões grandes, vegetantes e com alta capacidade de invasão dos tecidos adjacentes, até tecidos mais profundos, principalmente tecidos ósseos (Figura 2B).
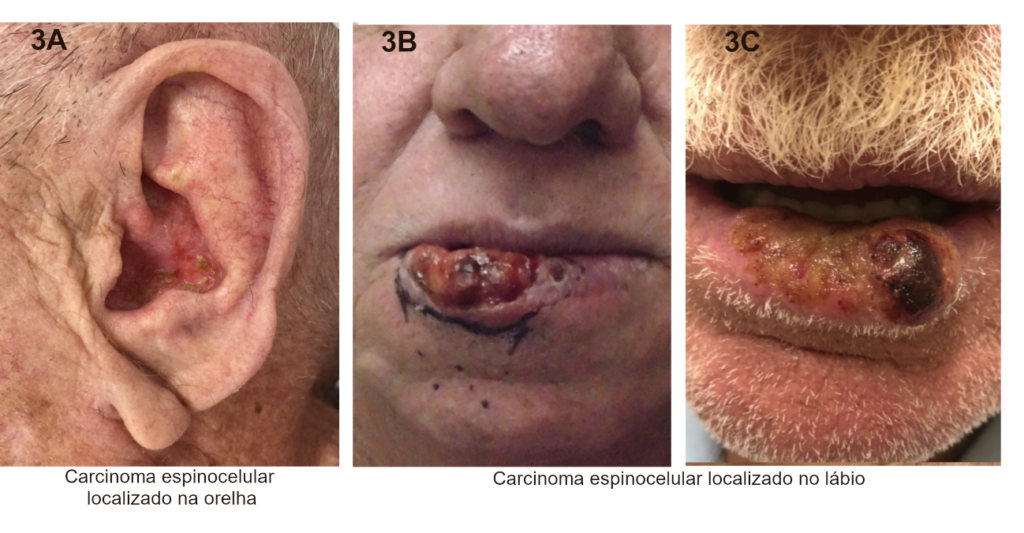
O carcinoma espinocelular que acomete áreas como a orelha, lábio e mucosas (Figura 3A-C), tendem a ter comportamento biológico mais agressivo. No lábio, além de estar associado a exposição solar, também apresenta como fatores de risco o tabagismo crônico e a ingestão abusiva de álcool, e pode surgir de lesões precursoras, principalmente da queilite actínica.
Diagnóstico do Carcinoma Espinocelular
O diagnóstico normalmente é feito pelo dermatologista, através de exame clínico e pelo auxílio da dermatoscopia, exame realizado através de um microscópio de mão, capaz de ampliar a pele em 20x, permitindo visualizar estruturas não vistas a olho nu. As lesões que o dermatologista suspeitar ao exame clínico, uma biópsia de pele pode ser necessária, ela possui maior acurácia para o diagnóstico do carcinoma espinocelular.
Tratamento
Todos os casos de carcinoma espinocelular devem ser diagnosticados e tratados precocemente, diminuindo o risco de metástase e os de localização nobre como na face, que podem provocar lesões mutilantes ou desfigurantes, causando sofrimento aos pacientes. Vários tratamentos estão disponíveis de acordo com a localização, condições clínicas do paciente e estágios da doença.
A cirurgia é ainda o melhor método de tratamento, alcançando os maiores índices de cura quando realizada precocemente.
Cirurgia micrográfica de Mohs
A cirurgia micrográfica de Mohs ou cirurgia de Mohs é o método cirúrgico considerado mais efetivo e minucioso para o tratamento do carcinoma espinocelular. Ainda pouco conhecida no Brasil, mas muito utilizada nos países desenvolvidos como Estados Unidos, Canadá e países da Europa, sua alta eficácia é observada em diversos estudos, podendo chegar a mais de 98% de chance de cura em algumas situações.
Sua principal vantagem em relação aos demais métodos é que ela consegue mapear o carcinoma espinocelular através da análise microscópica de 100% das margens cirúrgicas, garantido assim a remoção completa das células neoplásicas e preservação máxima de pele sadia, resultando na menor cicatriz possível. Se você quer saber mais sobre a cirurgia micrográfica de Mohs acesse o link Clicando aqui.
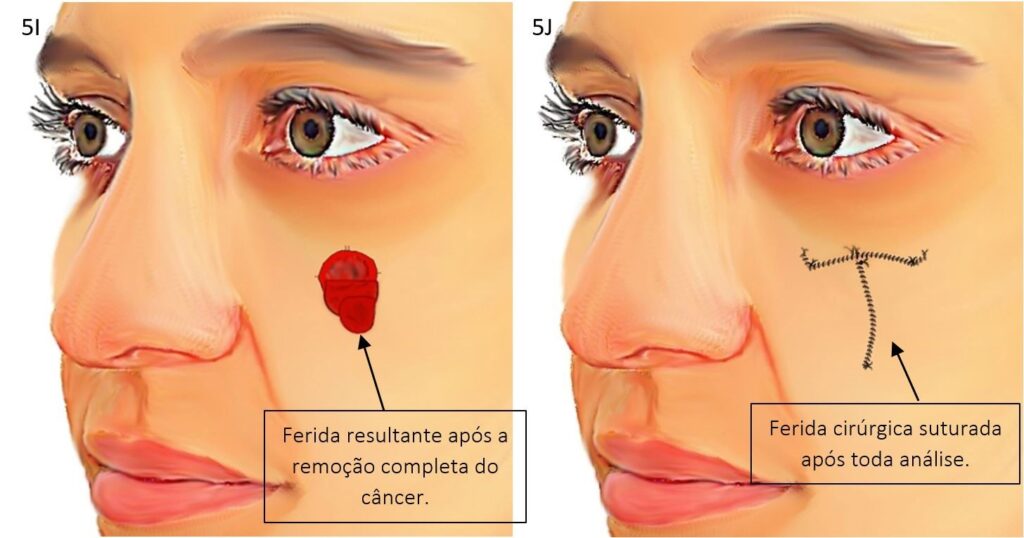
Abaixo veja as ilustrações de como é feita a cirurgia de Mohs:
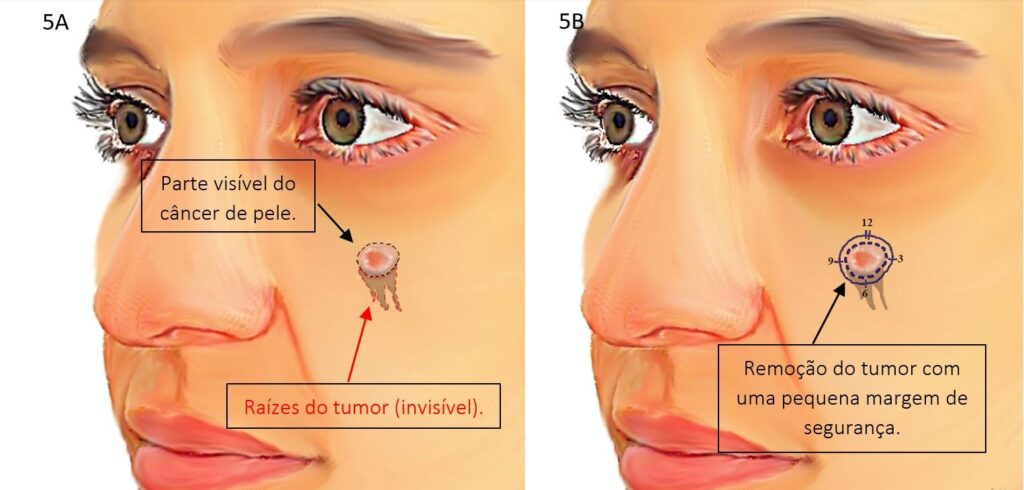
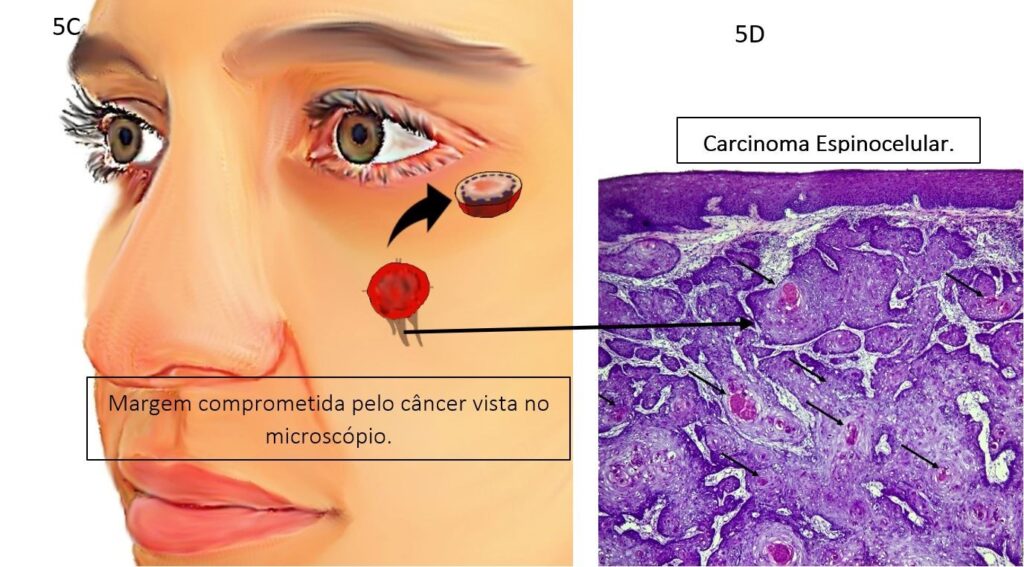
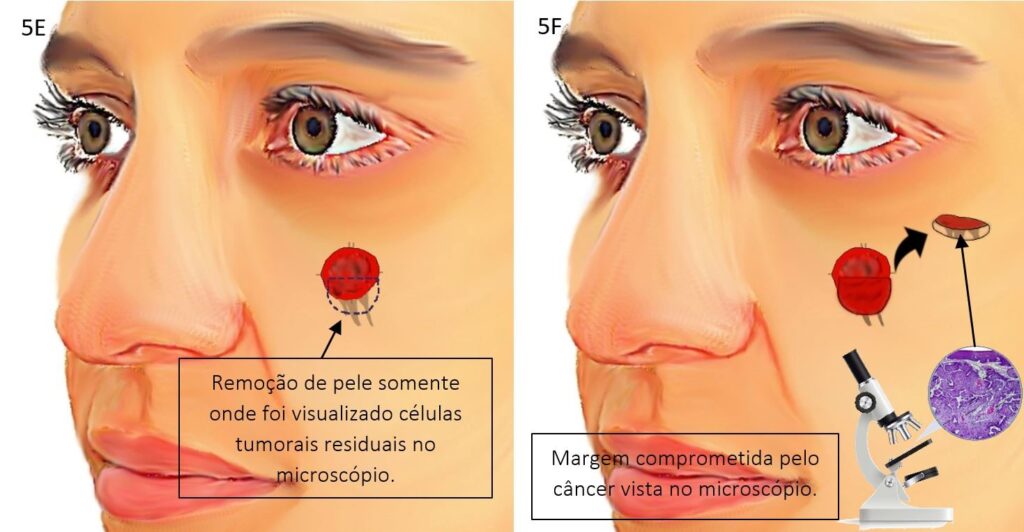
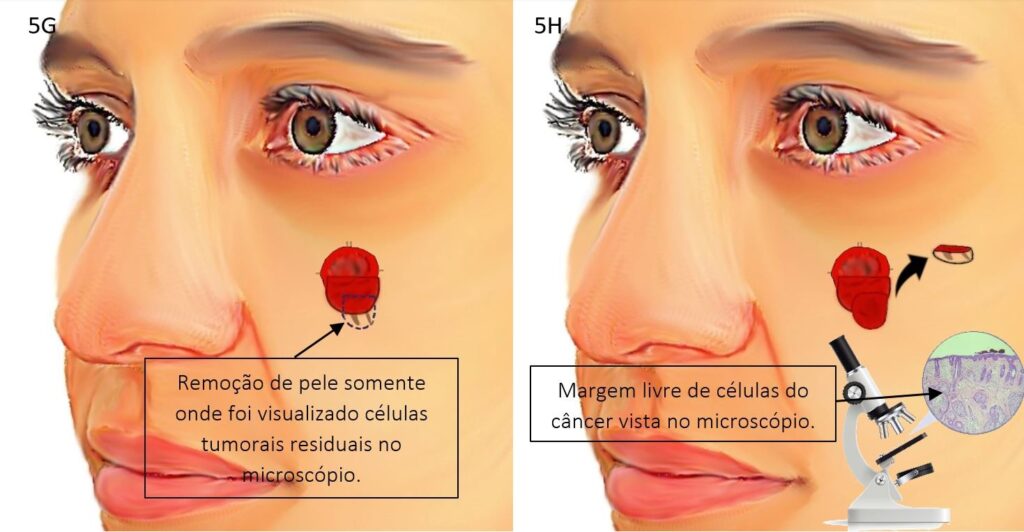
Cirurgia com margens convencionais
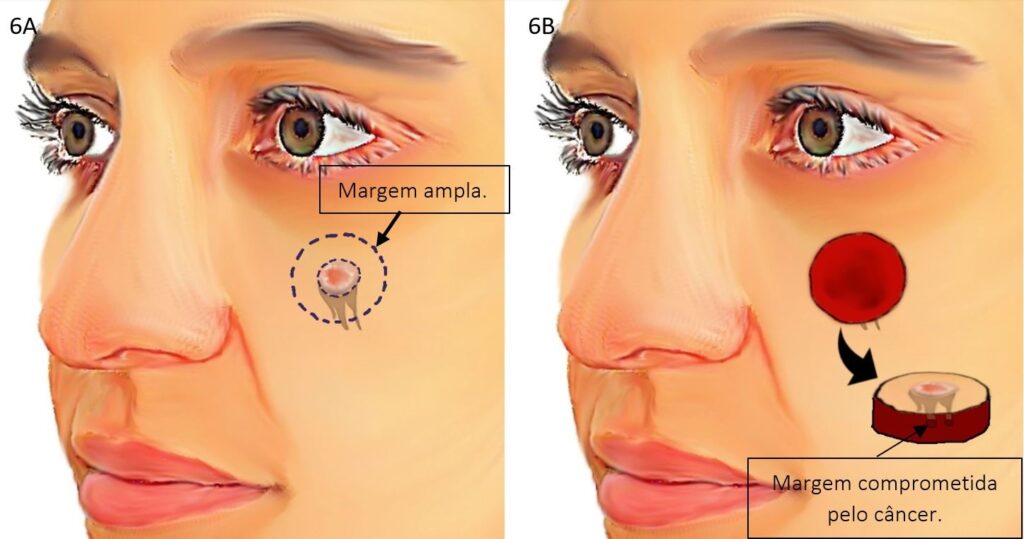
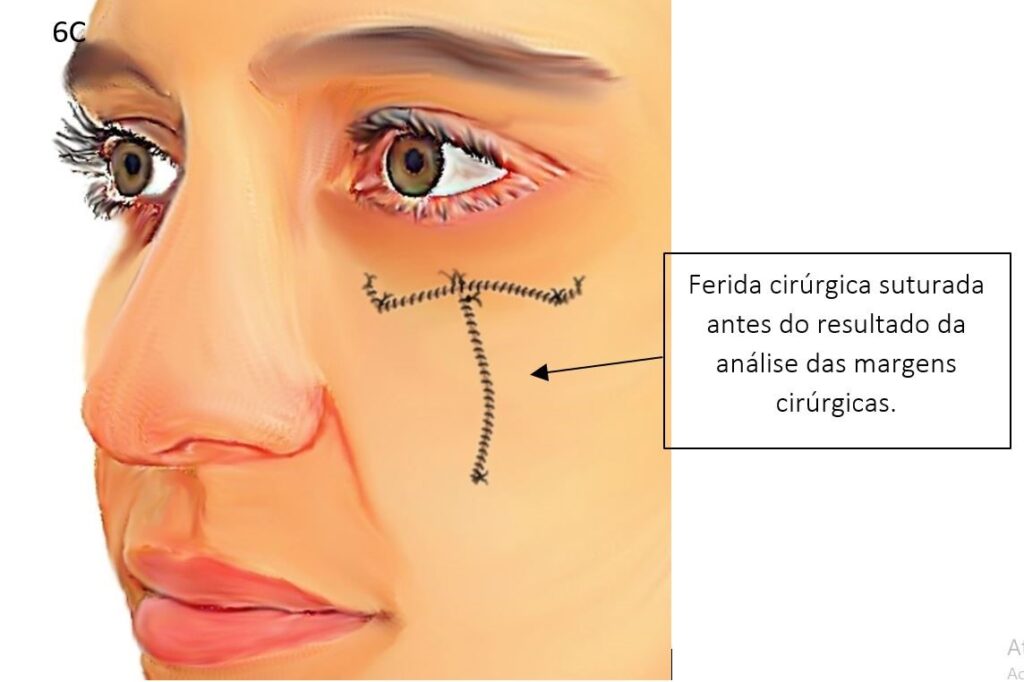
A cirurgia convencional é reservada para os casos em que a cirurgia micrográfica de Mohs não é necessária. O estudo das margens e do tumor, não são realizados no mesmo dia da cirurgia, ou seja, a reconstrução da ferida operatória ocorre sem que o cirurgião tenha certeza de que todo o carcinoma espinocelular foi removido. Uma margem de segurança ampla é removida e enviada para análise microscópica no laboratório de patologia. Ela é reservada para as seguintes situações:
- Tumores menores de 2 cm localizados no corpo.
- Tumores primários (não submetido a tratamento prévio).
- Tumores pequenos e bem delimitados.
- Tumores não localizados em áreas nobres como a face, pescoço, genitais, mãos e pés.
Abaixo veja como nas ilustrações como é feita a cirurgia convencional:
Biópsia de congelação ou cirurgia com congelação
Realizada geralmente por um cirurgião e um patologista, o cirurgião remove o tecido e entrega ao patologista que realizará o processamento e análise das margens cirúrgicas durante a cirurgia. Geralmente, a cirurgia com congelação, avalia amostras das margens, semelhante a cirurgia convencional, e ao contrário da cirurgia micrográfica de Mohs, que avalia 100% das margens laterais e profunda. Por isso, ela tem índices de cura inferiores a cirurgia micrográfica de Mohs e bem maiores que a cirurgia convencional.
Radioterapia
A radioterapia pode ser uma opção para o tratamento de pacientes mais velhos que apresentam problemas graves de saúde que impeça a realização de cirurgia, levando risco ao paciente. Também pode ser realizada após a cirurgia (excisão simples e/ou dissecção de linfonodos) se todo o câncer não foi removido, ou se houver uma chance de recidiva.
Tratamento do carcinoma espinocelular avançado (metastático)
Ressecção dos linfonodos
A remoção dos linfonodos é indicada para alguns carcinomas espinocelulares grandes ou profundamente invasivos, bem como se os linfonodos estão aumentados ou endurecidos. Às vezes, pode ser indicada radioterapia após a cirurgia.
Imunoterapia
Outra opção para o carcinoma espinocelular avançado que não pode ser curado com cirurgia ou radioterapia é imunoterapia com cemiplimab ou pembrolizumabe. No entanto, esses medicamentos não foram estudados em pacientes imunodeprimidos, como aqueles que fizeram transplantes de órgãos ou com doenças autoimunes. Portanto, o equilíbrio entre benefícios e riscos para esses pacientes não está claro.
Quimioterapia sistêmica e/ou terapia-alvo
A quimioterapia e terapia alvo (inibidores de EGFR) podem ser opções para pacientes com carcinoma espinocelular disseminado para os linfonodos ou outros órgãos. Esses tipos de tratamento podem ser combinados ou administrados isoladamente.
